Шистосомоз
| Шистосомоз | |
 | |
| МКБ-10 |
B65. |
|---|---|
| МКБ-9 |
120 |
| MeSH |
D012552 |
Шистосомоз (шистосоматоз, бильгарциоз) — тропическое паразитарное заболевание, вызываемое кровяными сосальщиками (трематодами) из рода Schistosoma. Характеризуется дерматитом в период внедрения паразитов в кожу с последующим развитием лихорадки, интоксикации, уртикарной сыпи, спленомегалии, эозинофилии, поражения кишечника или мочеполовых органов. Клиническая картина при шистосомозе обусловлена, главным образом, развитием иммунноаллергической реакции на яйца паразитов.
Содержание
Этиология и эпидемиология
Возбудителями болезни являются трематоды семейства Schistosomatidae.
| Виды | Географическое распространение | |
|---|---|---|
| Кишечный шистосомоз | Schistosoma mansoni | Африка, Ближний Восток, страны Карибского бассейна, Бразилия, Венесуэла, Суринам |
| Schistosoma japonicum | Индонезия, Китай, Филиппины | |
| Schistosoma mekongi | Некоторые районы Камбоджи и Лаосской Народно-Демократической Республики | |
| Schistosoma intercalatum и связанная с ним S. guineansis | Влажные лесные районы Центральной Африки | |
| Мочеполовой шистосомоз | Schistosoma haematobium | Африка, Ближний Восток |
Промежуточные хозяева этих трематод — пресноводные брюхоногие моллюски, окончательный хозяин — человек, млекопитающие животные и птицы. S. mansoni проходит личиночную стадию в улитках из рода Biomphalaria, обитающих в Африке, на Аравийском п-ве и в Южной Америке. S. haematobium в качестве промежуточного хозяина использует улиток рода Bulinus, распространенных в пресных водоемах Африки и Аравийского п-ва. Личинки S. japonicum паразитируют в улитках рода Oncomelania в Китае, на Филиппинах и в Индонезии. При попадании яиц шистосоматид в воду из них выходят мирацидии, которые проникают в ткани моллюска, где происходит их дальнейшее развитие. Из моллюсков выходят свободноживущие церкарии, внедряющиеся в кожу человека, животных или птиц. Шистосоматиды, для которых окончательными хозяевами являются животные или птицы, в коже человека гибнут, вызывая лишь первичный дерматит. Шистосоматиды рода Schistosoma, паразитирующие в людях, в результате активного движения и лизиса тканей проникают в сосудистое русло и мигрируют в венозные сплетения ЖКТ или мочевого пузыря, где самки начинают откладывать яйца.
Во всем мире инфицировано более 207 миллионов человек, а риску инфицирования в 74 эндемичных странах подвергается, по оценкам ВОЗ, 700 миллионов человек, имеющих контакт с зараженной паразитами водой во время сельскохозяйственной деятельности, домашней работы или купания. По оценке ВОЗ от шистосомоза ежегодно умирает от 20 до 200 тысяч человек.[1]
Большинство заболевающих проживает в бедных районах развивающихся стран при отсутствии доступа к безопасной питьевой воде и надлежащей санитарии. Шистосомоз поражает в основном людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе зараженную паразитами воду, например для стирки белья, также подвергаются риску. Особо уязвимы перед инфекцией дети из-за их привычек, связанных с гигиеной и играми. Во многих районах инфицирована значительная часть детей школьного возраста.
На северо-востоке Бразилии и в Африке передвижения беженцев и миграция населения в городские районы способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам развития и изменениям в окружающей среде, которые также способствуют передаче инфекции.
По мере развития экотуризма и поездок в "неизбитые места" всё большее число туристов заражается шистосомозом, иногда в форме тяжёлой острой инфекции и с развитием необычных симптомов, включая паралич.
Патогенез
В основе патогенеза шистосомоза лежат токсико-аллергические реакции, обусловленные секретами желез при внедрении паразитов и продуктами жизнедеятельности и распада гельминтов. В эпидермисе вокруг мест внедрения церкариев развиваются отеки с лизисом клеток эпидермиса. По ходу миграции личинок в коже возникают инфильтраты из лейкоцитов и лимфоцитов.
Является наиболее частой причиной развития пресинусоидальной портальной гипертензии. Личинки паразита попадают в венулы воротной системы печени и закупоривают их. В результате снижается общая площадь просвета венул портальной системы и развивается пресинусоидальная ПГ. При этом давление в центральных венах печеночных долек остается нормальным.[2]
Клиника
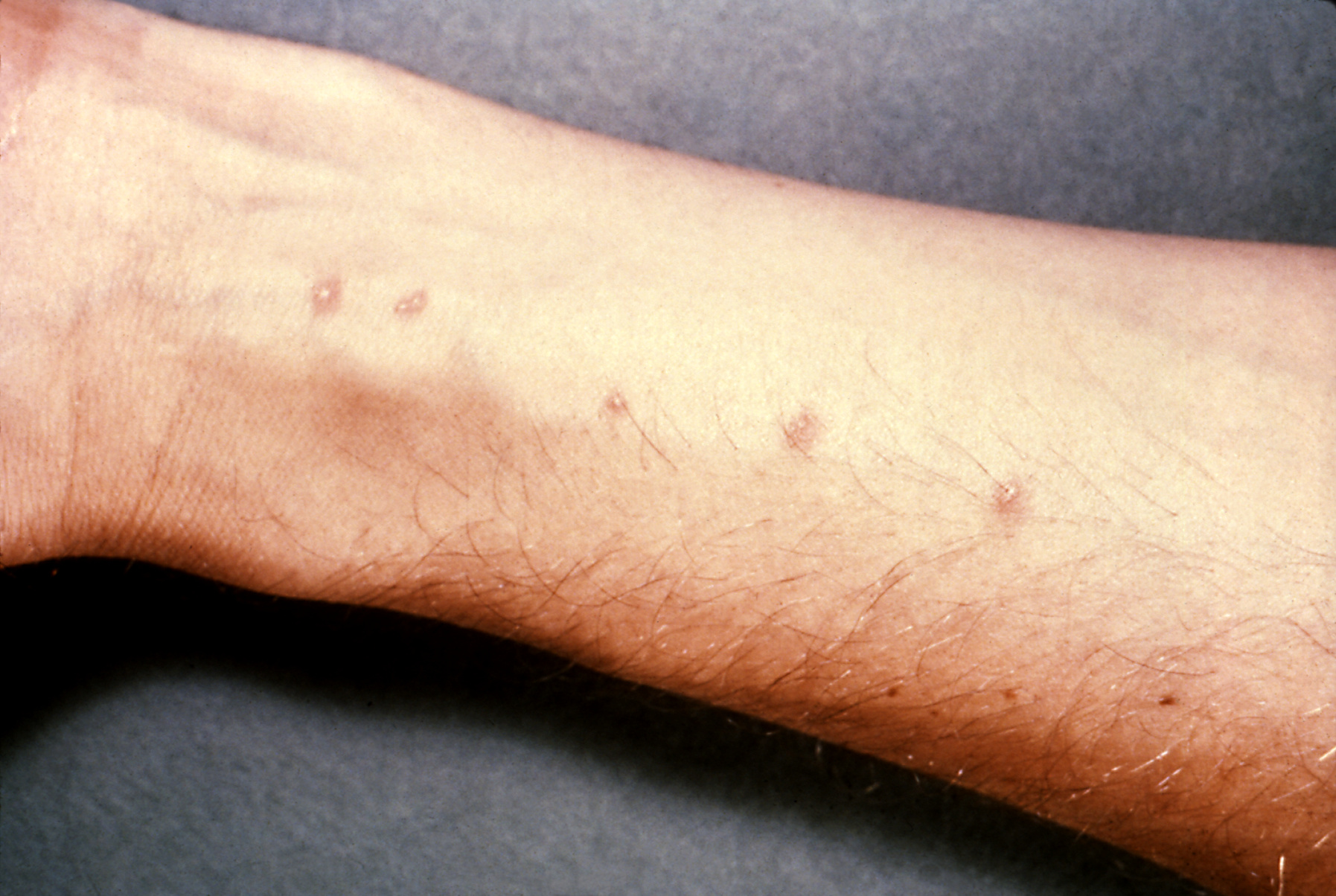
Через 10-15 минут в месте внедрения в кожу церкариев возникает интенсивный зуд, иногда крапивница, а в течение суток появляется транзиторная пятнистая сыпь. При повторном заражении на коже в первые сутки развивается пятнисто-паппулезная сыпь с сильным зудом, сохраняющимся до 5 дней.
Через 1-2 месяца после заражения шистосомами развивается острый шистосомоз или лихорадка Катаямы. Болезнь характеризуется внезапным началом, лихорадкой в течение 2 недель и более, сухим кашлем, появлением уртикарной сыпи, гепатомегалией, спленомегалией, лейкоцитозом, эозинофилией, ускорением СОЭ.[3]
Кишечный шистосомоз может вызывать боли в области живота, диарею и появление крови в стуле.[4] В запущенных случаях наблюдается гепатомегалия (увеличение печени), что часто связано с накоплением жидкости в брюшной полости и гипертензией абдоминальных кровяных сосудов. В таких случаях может также наблюдаться увеличение селезенки.
Классическим признаком мочеполового шистосомоза является гематурия (наличие крови в моче). В запущенных случаях часто развивается фиброз мочевого пузыря и мочеточников и поражаются почки. Возможным осложнением на последних стадиях является рак мочевого пузыря. У женщин мочеполовой шистосомоз может приводить к поражениям гениталий, вагинальному кровотечению, боли во время полового акта и образованию узлов на наружных половых органах.[5] У мужчин мочеполовой шистосомоз может приводить к развитию патологии семенных пузырьков, простаты и других органов.[6] Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
Шистосомоз оказывает значительное воздействие на экономику и здоровье. У детей шистосомоз может приводить к анемии, остановке в росте и пониженным способностям к обучению, несмотря на то, что, как правило, при проведении лечения последствия болезни обратимы.
Хронический шистосомоз может сказываться на способности людей работать[7], а в некоторых случаях приводить к смерти.[8]
Диагностика
Паразитоз диагностируется путём микроскопии яиц червей в образцах кала или мочи.
Для диагностирования мочеполового шистосомоза стандартной является методика фильтрации с использованием нейлоновых, бумажных или поликарбонатных фильтров. Дети с S. haematobium почти всегда имеют кровь в моче, видимую в микроскоп. Её можно обнаружить с помощью полосок с химическими реактивами. Для выявления сообществ, подвергающихся высокому риску инфицирования, и, таким образом, определения приоритетных районов для принятия мер можно также проводить опрос детей на предмет наличия крови в их моче.
Для выявления яиц кишечного шистосомоза в образцах фекалий можно применять методику с использованием окрашенного метиленовой синью целлофана, пропитанного глицерином, или предметных стекол.
Дополнительно используются методы непрямой иммунофлуоресценции с антигенами шистосом. Однако эти методики не позволяют отличить активный паразитоз от перенесенного заболевания, а также выявлена их перекрестная чувствительность с другими паразитозами.[9]
Профилактика и лечение
Профилактика шистосомоза и борьба против него основаны на профилактическом лечении, борьбе с брюхоногими моллюсками, улучшении санитарии и санитарном просвещении. В эндемичных зонах тропических стран следует ограничивать купание в естественных водоёмах, так как заражение может произойти даже при хождении босыми ногами в воде. Стратегия ВОЗ по борьбе против шистосомоза направлена на уменьшение заболеваемости с помощью периодического, целенаправленного лечения празиквантелом. Такое лечение подразумевает регулярное лечение всех людей из групп риска. Антимонила натрия тартат и Диэтилкарбамазин(дитразина цитрат) - вводят внутривенно, при менингоэнцефалитных, кожных внутрисосудистых и внутривенозных формах Празиквантел - противопаразитарный препарат, эффективный для лечения всех форм шистосомоза. Это безопасное и недорогое лекарственное средство, рекомендуемое ВОЗ.[10] Препарат назначается однократно в дозе 30 мг на 1 кг веса пациента. Побочные эффекты редки и полностью проходят после лечения [11]. Препарат можно использовать детям и беременным женщинам[12]. При возникновении тяжелой иммунно-аллергической реакции на яйца паразитов (лихорадка Катаямы) применяют кортикостероиды[13]. В отношении S. mansoni эффективен и препарат оксамнихин. Эффект сравним с празиквантелом, однако чаще отмечаются побочные реакции [14].
Редко прибегают к оперативному лечению — при осложнениях (стенозах мочеточника).
Прогноз благоприятный при своевременной специфической терапии.
Примечания
- ↑ [www.who.int/mediacentre/factsheets/fs115/ru/index.html ВОЗ | Шистосомоз]
- ↑ Г.Е. Ройтберг, А.В. Струтынский. Внутренние болезни. Печень, желчевыводящие пути, поджелудочная железа.. — Москва: "МЕДпресс-информ", 2013. — С. 57. — 631 с.
- ↑ Lambertucci JR. Acute schistosomiasis: clinical, diagnostic and therapeutic features. Rev Inst Med Trop Sao Paulo 1993; 35: 399-404.
- ↑ Rocha MO, Pedroso ER, Lambertucci JR, et al. Gastro-intestinal manifestations of the initial phase of schistosomiasis mansoni. Ann Trop Med Parasitol 1995; 89: 271-278.
- ↑ Poggensee G, Feldmeier H. Female genital schistosomiasis: fact and hypotheses. Acta Trop 2001; 79: 193-210.
- ↑ Feldmeier H, Leutscher P, Poggensee G, Harms G. Male genital schistosomiasis and haemospermia. Trop Med Int Health 1999; 4: 791-793.
- ↑ King CH, Dickman K, Tisch DJ. Regauging the cost of chronic helminthic infection: meta-analysis of disability-related outcomes in endemic schistosomiasis. Lancet 2005; 365: 1561-1569.
- ↑ Lambertucci RL. Schistosoma mansoni: pathological and clinical aspects. In: Jordan P, Webbe G, Sturrock FS, eds. Human schistosomiasis. Wallingford: CAB International, 1993: 195-235.
- ↑ Rabello A. Diagnosing schistosomiasis. Mem Inst Oswaldo Cruz 1997; 92: 669-676.
- ↑ WHO Expert Committee. Prevention and control of schistosomiasis and soil-transmitted helminthiasis. Technical report series. Geneva: World Health Organisation, 2002.
- ↑ Dayan AD. Albendazole, mebendazole and praziquantel: review of non-clinical toxicity and pharmacokinetics. Acta Trop 2003; 86: 141-159 [www.ncbi.nlm.nih.gov/pubmed/12745134]
- ↑ WHO. Report of the WHO informal consultation on the use of praziquantel during pregnancy/lactation and albendazole/mebendazole in children under 24 months (WHO/CDS/CPE/PVC/2002.4). Geneva: World Health Organization, 2002.
- ↑ Bottieau E, Clerinx J, De Vega MR, et al. Imported Katayama fever: clinical and biological features at presentation and during treatment. J Infect 2006; 52: 339-345.
- ↑ Fenwick A, Savioli L, Engels D, Robert BN, Todd MH. Drugs for the control of parasitic diseases: current status and development in schistosomiasis. Trends Parasitol 2003; 19: 509-515.
Ссылки
- [www.who.int/mediacentre/factsheets/fs115/ru/ На сайте ВОЗ (по-русски)]
- [wwwnc.cdc.gov/travel/yellowbook/2012/chapter-3-infectious-diseases-related-to-travel/schistosomiasis.htm На сайте CDC]
- [apps.who.int/neglected_diseases/ntddata/sch/sch.html Подробное картирование распространенности шистосомозов по эндемичным странам]
- [www.infectology.ru/nosology/parasitic/helmintoses/schistosomoses.aspx Шистосомозы]
- [www.emedicine.com/emerg/TOPIC857.HTM Шистосомоз] (англ.)
- [humbio.ru/humbio/infect_har/0044a410.htm Шистосомоз кишечный]
- [www.mma.ru/directory/2000/23/4 Шистосомоз — библиотека ММА]
